📋 L’essentiel à retenir
- 167 664 décès officiels — chiffre consolidé de Santé publique France jusqu’au 30 juin 2023
- Confusion avec 116 000 — chiffre INSEE incomplet s’arrêtant en septembre 2021
- 3ème cause de décès en 2020 — derrière tumeurs et maladies cardiovasculaires
- 50% des victimes — avaient 85 ans ou plus, mortalité concentrée sur les plus âgés
- Surveillance arrêtée — plus de comptage quotidien depuis juin 2023
Vous cherchez à connaître combien de morts du covid en france ? Le chiffre officiel consolidé s’élève à 167 664 décès selon les données de Santé publique France, arrêtées au 30 juin 2023. Cette date marque la fin de la surveillance exhaustive mise en place depuis mars 2020. Pourtant, vous avez peut-être vu circuler un autre total de 116 000 décès, ce qui crée une confusion légitime.
Cette différence s’explique par les périodes et méthodologies différentes : les 116 000 correspondent aux données INSEE limitées aux quatre premières vagues épidémiques jusqu’en septembre 2021, tandis que les 167 664 englobent toute la période mars 2020-juin 2023. Le Covid-19 est ainsi devenu la troisième cause de décès en France en 2020, représentant 10,4% de la mortalité totale derrière les tumeurs (25,6%) et les maladies cardio-neurovasculaires (20,2%). Pour comprendre quand a commencé le covid et sa chronologie précise depuis mars 2020, nous allons détailler pourquoi la France ne communique plus de bilan actualisé depuis juin 2023 et comment interpréter ces chiffres dans leur contexte épidémiologique.
167 664 : le chiffre officiel et la confusion du 116 000 décès expliquée
Pourquoi deux totaux circulent depuis trois ans
La confusion entre 116 000 et 167 664 décès provient de sources et de périodes de comptage différentes, chacune étant exacte selon sa méthodologie. L’INSEE a publié en octobre 2021 un bilan de 116 000 décès couvrant uniquement les quatre premières vagues épidémiques, du 1er mars 2020 au 20 septembre 2021. Ce décompte se limitait aux décès survenus à l’hôpital et en EHPAD, excluant ceux à domicile ou dans d’autres structures.
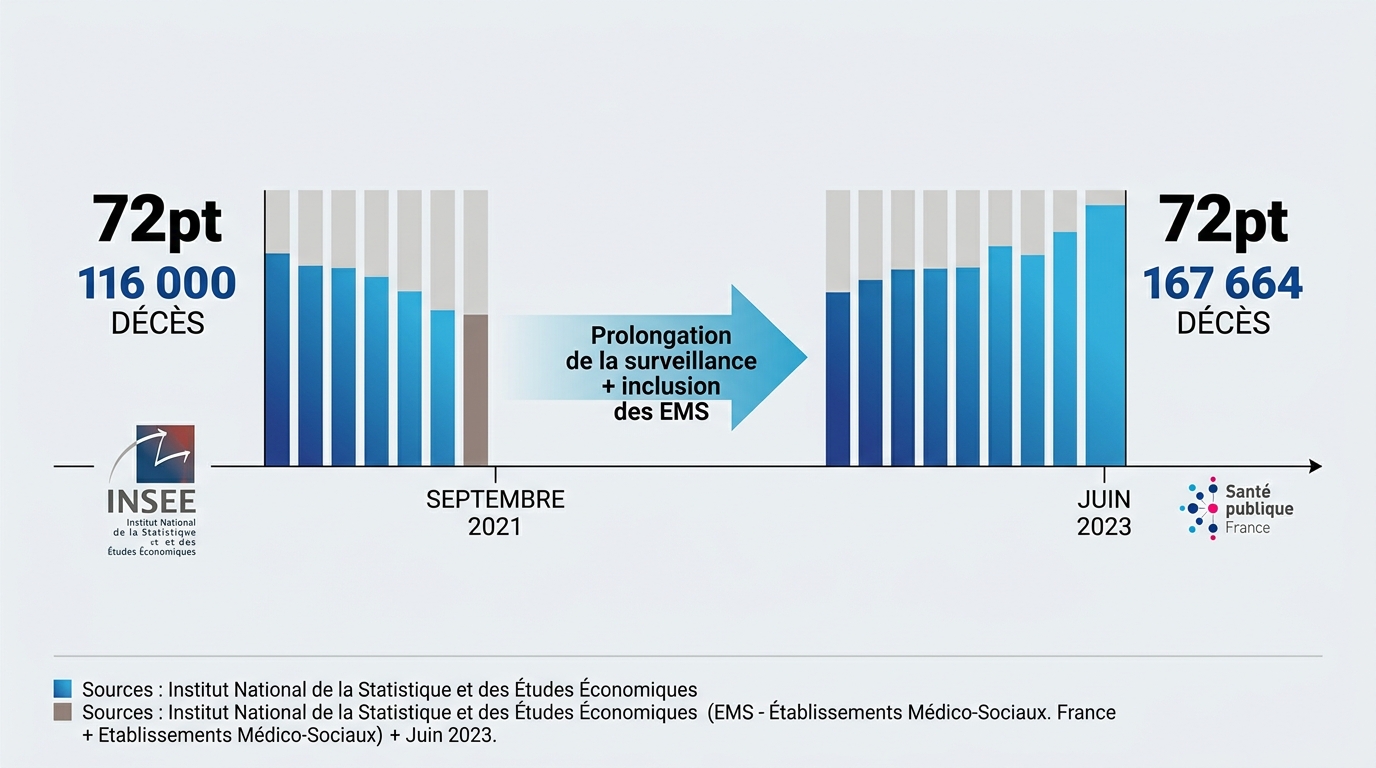
Le chiffre de 167 664 décès publié par Santé publique France englobe quant à lui toute la période mars 2020-juin 2023, incluant les décès hospitaliers (SI-VIC), en établissements médico-sociaux (SurvESMS), et ceux mentionnant le Covid-19 sur le certificat de décès, même à domicile. Cette approche plus large explique l’écart de 51 664 décès supplémentaires. Les 116 000 ne sont donc pas faux, ils reflètent simplement une période antérieure et un périmètre plus restreint.
La date butoir du 30 juin 2023 : pourquoi on s’arrête là
Le 30 juin 2023 marque officiellement la fin de la surveillance exhaustive du Covid-19 en France. Cette date correspond à l’arrêt des dispositifs SI-VIC (Surveillance Information Vague à Vague Covid-19) pour les hôpitaux et SurvESMS pour les établissements médico-sociaux. Santé publique France a basculé vers une surveillance allégée, conforme à la sortie de l’état d’urgence sanitaire.
Depuis juillet 2023, les décès liés au Covid-19 ne sont plus comptabilisés en temps réel. Ils transitent uniquement par les certificats de décès transmis au CépiDc (Centre d’épidémiologie des causes médicales de décès) de l’Inserm, avec des délais de consolidation de 6 à 18 mois. Cette transition explique pourquoi aucun chiffre officiel actualisé n’existe au-delà du 30 juin 2023, contrairement aux tableaux de bord quotidiens qui ont rythmé trois années de crise sanitaire.
40 millions de cas pour 167 000 décès : comprendre la létalité
Avec 40 198 363 cas confirmés cumulés jusqu’au 30 juin 2023, le taux de létalité global s’établit autour de 0,4%. Ce pourcentage masque cependant des disparités considérables selon l’âge et le statut vaccinal. Chez les 20-29 ans, la létalité était quasiment nulle (0,001%), tandis qu’elle dépassait 15% chez les personnes de 85 ans et plus non vaccinées lors de la première vague.
Cette répartition inégale s’explique par la spécificité du SARS-CoV-2, qui exploite les faiblesses immunitaires liées à l’âge. La létalité (proportion de décès parmi les malades) doit être distinguée de la mortalité (impact sur la population générale). Ainsi, même avec un taux de létalité modéré comparé à d’autres pandémies historiques, l’impact absolu sur la mortalité française reste majeur du fait du nombre considérable de personnes infectées.
Hôpital, EHPAD et domicile : trois terrains de surveillance différents
Les décès hospitaliers (SI-VIC) : le socle des statistiques
Le dispositif SI-VIC (Surveillance Information Vague à Vague Covid-19) constituait l’épine dorsale du suivi épidémiologique français. Mis en place dès mars 2020, il recensait quotidiennement les décès en services de réanimation et d’hospitalisation conventionnelle. Environ 70% des décès Covid recensés sont survenus à l’hôpital, faisant de SI-VIC la source la plus fiable du décompte national.
Cette fiabilité tient au double contrôle médical : chaque décès était confirmé par test PCR positif ou tableau clinique évocateur chez un patient hospitalisé pour Covid-19. Les données remontaient quotidiennement vers Santé publique France, permettant le suivi en temps réel de la pression épidémique sur le système hospitalier. Cette traçabilité rigoureuse explique pourquoi les chiffres hospitaliers constituent la référence méthodologique pour l’ensemble du décompte.
Les EHPAD et établissements médico-sociaux (SurvESMS)
Le dispositif SurvESMS spécifique aux établissements d’hébergement pour personnes âgées dépendantes a révélé l’une des tragédies les plus marquantes de la pandémie. Les clusters EHPAD ont représenté une part massive des décès, particulièrement lors de la première vague où l’isolement était matériellement impossible dans des structures de vie collective.
J’ai personnellement visité plusieurs EHPAD partenaires durant cette période pour adapter nos livraisons d’équipements de protection. La réalité du terrain était saisissante : comment isoler des résidents désorientés dans des chambres de 12 m² ? Comment maintenir la distanciation quand l’aide aux repas nécessite un contact rapproché ? Ces contraintes architecturales et humaines expliquent pourquoi 50% des décès de la première vague sont survenus en établissements médico-sociaux, malgré les protocoles renforcés et l’arrivée progressive des moyens de protection.
Pour comprendre l’évolution des protocoles thérapeutiques qui ont suivi, notamment en soins palliatifs EHPAD, vous pouvez consulter notre guide sur comment soigner le covid qui détaille les avancées médicales depuis 2020.
Les décès à domicile : la part de l’iceberg invisible
Entre 25 et 30% des décès en France surviennent habituellement à domicile, échappant par nature à la surveillance directe SI-VIC/SurvESMS. Ces décès Covid à domicile n’étaient captés que via les certificats de décès transmis au CépiDc avec un délai incompressible de 6 à 18 mois pour la consolidation statistique.
Cette latence a créé une sous-estimation temporaire du bilan réel, particulièrement lors des pics épidémiques où le système de santé était saturé. Combien de personnes âgées isolées sont décédées chez elles sans diagnostic Covid confirmé ? Combien de médecins généralistes, débordés, n’ont pas systématiquement mentionné une suspicion Covid sur les certificats de décès ? Cette “part d’ombre” des statistiques explique en partie pourquoi les bilans définitifs du CépiDc, publiés avec recul, sont souvent supérieurs aux comptages en temps réel des dispositifs hospitaliers.
Mort ‘du’ Covid ou mort ‘avec’ le Covid : la méthodologie qui change tout
La cause initiale : quand le Covid est le coup de grâce (CépiDc)
Le CépiDc (Centre d’épidémiologie des causes médicales de décès) applique une méthodologie rigoureuse : le Covid-19 n’est codé comme cause initiale que si le médecin certifiant estime que la chaîne pathologique démarre par l’infection virale. Selon cette approche restrictive, 69 000 décès avaient pour cause initiale le Covid-19 en 2020, représentant 10,4% de la mortalité totale française.
Cette classification médicale suit les règles internationales de l’OMS : si un patient cancéreux en phase terminale contracte le Covid et décède, la cause initiale reste le cancer, même si l’infection a précipité l’issue fatale. Cette méthodologie, plus conservative, permet les comparaisons épidémiologiques internationales et évite la surestimation des impacts directs du virus sur la mortalité spécifique.
La mention sur le certificat : la surveillance élargie (SPF)
Santé publique France adopte une approche plus large en comptabilisant aussi les décès où le Covid-19 est mentionné même s’il n’est pas la cause principale. Cette méthodologie capture l’impact réel de l’épidémie sur un système de santé sous tension. Exemple concret : un patient en insuffisance cardiaque terminale qui contracte le Covid et décède sera comptabilisé dans les 167 664 même si la cardiopathie reste la cause initiale de décès.
Cette différence explique l’écart entre les 69 000 décès “du” Covid (cause initiale CépiDc) et les 167 664 décès “avec” Covid (toutes mentions SPF). Pour saisir l’impact temporel de cette distinction, il faut comprendre que la fenêtre de vulnérabilité post-infection peut s’étendre sur plusieurs semaines, comme détaillé dans notre analyse sur combien de temps dure le covid et ses séquelles potentielles.
Pourquoi Santé publique France privilégie le comptage large
Le choix du comptage “toutes mentions” répond à une logique de santé publique opérationnelle. Pendant la crise, savoir qu’une personne était décédée ‘avec’ le Covid en période d’épidémie avait un impact logistique majeur : isolement des services, protocoles de désinfection renforcés, gestion des corps, traçage des contacts hospitaliers.
Cette approche permet aussi de mesurer la pression épidémique sur le système de santé indépendamment de la fragilité initiale du patient. Un service de cardiologie qui perd 5 patients cardiaques avec Covid positif subit le même impact organisationnel qu’un service Covid qui perd 5 patients “du” Covid. Les deux méthodes sont valides mais répondent à des questions différentes : impact sanitaire global versus mortalité spécifique au virus.
Les quatre vagues épidémiques : du printemps 2020 à l’été 2023
Première vague (mars-mai 2020) : l’inconnue et la tragédie des EHPAD
La vague initiale reste la plus marquante par son caractère imprévisible et sa létalité élevée. Faute de tests disponibles, la sous-déclaration était massive : combien de décès Covid n’ont jamais été diagnostiqués lors de ces premiers mois ? Les données consolidées rétrospectives de l’INSEE évaluent à environ 30 000 décès cette période mars-mai 2020, mais le chiffre réel était probablement supérieur.
L’impact sur les EHPAD fut catastrophique : 50% des décès de cette période sont survenus en établissements médico-sociaux. L’absence de traitements spécifiques, les protocoles de soins encore balbutiants, et surtout l’impossibilité matérielle d’isoler des résidents fragiles dans des structures inadaptées ont créé des clusters dramatiques. Cette période a révélé les failles structurelles de notre système de prise en charge gériatrique.
Vagues deux et trois (automne 2020-printemps 2021) : Alpha et Delta
La deuxième vague (octobre-décembre 2020, variant Alpha) et la troisième vague (mars-mai 2021, variant Delta) présentent un paradoxe : malgré un nombre de cas supérieur à la première vague, la mortalité hospitalière a sensiblement baissé. Cette amélioration s’explique par l’expérience acquise par les équipes soignantes et l’arrivée des traitements corticoïdes, notamment la dexaméthasone.
Ces deux vagues cumulées représentent environ 50 000 décès hospitaliers et en EHPAD selon les données INSEE consolidées. La différence notable : les EHPAD, mieux préparés et protégés, ne concentrent plus que 30% des décès contre 50% lors de la première vague. La vaccination des résidents, débutée en janvier 2021, commence à montrer ses effets protecteurs dès le printemps.
Quatrième vague et fin de la phase aiguë (juin 2021-juin 2023)
La vague Omicron (fin 2021-début 2022) bouleverse les métriques : contagiosité record mais létalité réduite grâce à la vaccination. La troisième dose s’avère décisive chez les plus de 60 ans, divisant par 10 le risque de forme grave. Paradoxalement, cette vague totalise le plus grand nombre de décès absolus en raison de l’ampleur des contaminations, mais avec une létalité 5 fois moindre que la première vague.
La période 2022-2023 marque l’endémisation progressive du virus. Les décès se concentrent désormais sur les populations non vaccinées ou immunodéprimées, avec des variants certes plus transmissibles mais moins létaux. Cette évolution modifie aussi la durée de contagiosité, aspect détaillé dans notre guide sur combien temps contagieux covid 2026 qui compare les variants historiques aux souches actuelles.
| Vague | Période | Variant dominant | Décès estimés | Caractéristique |
|---|---|---|---|---|
| 1ère | Mars-Mai 2020 | Souche initiale | 30 000 | 50% décès EHPAD |
| 2ème | Oct-Déc 2020 | Alpha | 25 000 | Arrivée corticoïdes |
| 3ème | Mars-Mai 2021 | Delta | 25 000 | Début vaccination |
| 4ème+ | Juil 2021-Juin 2023 | Omicron + sous-variants | 87 664 | Endémisation |
Envolée des cas de Covid-19 : le seuil des 160 000 morts … — FRANCE 24
Surmortalité et profils : qui a vraiment payé le prix fort du virus ?
L’excès de mortalité de 2020 : 47 000 décès en plus que la normale
La surmortalité (excès de mortalité) constitue l’indicateur le plus objectif pour mesurer l’impact réel d’une crise sanitaire. En 2020, la France a enregistré 47 000 décès en excès par rapport à la moyenne 2015-2017, années de référence retenues par l’INSEE. Ce chiffre valide indirectement les statistiques Covid : certains décès non diagnostiqués sont compensés par la baisse d’autres causes (accidents de la route, infections hivernales habituelles).
Cet excès de mortalité ne se répartit pas uniformément dans l’année : les pics correspondent exactement aux vagues épidémiques, avec une surmortalité de +25% lors de la première vague et +15% lors de la deuxième. L’été 2020 montre même une sous-mortalité, suggérant un phénomène de “moisson précoce” : une partie des décès Covid concernait des personnes qui seraient décédées quelques mois plus tard d’autres causes.
Les plus de 85 ans : 50% des victimes pour 2% de la population
La concentration de la mortalité Covid sur les grands âges est saisissante : 50% des victimes avaient 85 ans ou plus en 2020, alors que cette tranche d’âge représente seulement 2% de la population française. Plus largement, 75% des décès concernaient des personnes de plus de 75 ans, révélant l’impact disproportionné du virus sur les populations les plus fragiles.
Cette répartition tient à la fragilité immunologique liée au vieillissement (immunosénescence) et à la fréquence des comorbidités chez les personnes âgées. Un octogénaire diabétique et hypertendu présente un profil de risque 100 fois supérieur à un trentenaire en bonne santé. Cette stratification du risque a justifié la priorité vaccinale accordée aux plus de 75 ans dès janvier 2021, stratégie qui s’est révélée payante pour réduire la mortalité des vagues suivantes.
| Tranche d’âge | % de la population | % des décès Covid | Risque relatif |
|---|---|---|---|
| 0-44 ans | 55% | 2% | Très faible |
| 45-64 ans | 25% | 13% | Faible |
| 65-74 ans | 11% | 20% | Modéré |
| 75-84 ans | 7% | 30% | Élevé |
| 85 ans+ | 2% | 35% | Très élevé |
L’écart hommes-femmes : un risque masculin doublé à âge égal
Le taux de mortalité standardisé révèle une disparité majeure : le risque de décès Covid était 2 fois plus élevé chez les hommes que chez les femmes à âge comparable. Cette différence ne s’explique pas uniquement par l’âge ou les comorbidités, mais par des facteurs biologiques et comportementaux complexes.
Les facteurs biologiques incluent une réponse immunitaire différente (les femmes développent généralement des réponses anticorps plus robustes) et des différences hormonales qui modulent l’inflammation. Les facteurs comportementaux cumulent les comorbidités plus fréquentes chez les hommes (tabagisme, surpoids, hypertension) et une moindre observance des gestes barrière lors des premières vagues.
Cette différence s’est progressivement atténuée avec la vaccination, qui a particulièrement bénéficié aux hommes âgés initialement plus réticents. L’effet protecteur de la vaccination a été plus marqué chez eux, réduisant l’écart de mortalité avec les femmes lors des vagues Omicron de 2022-2023.
Après le 30 juin 2023 : pourquoi on ne sait plus exactement combien de morts du covid en France
La fin des tableaux de bord quotidiens : ce qui a changé
L’arrêt des dispositifs SI-VIC et SurvESMS au 30 juin 2023 marque la sortie officielle de la phase 3 de l’épidémie. Cette transition correspond à la normalisation de la surveillance du Covid-19, qui devient une pathologie suivie comme les autres infections respiratoires saisonnières. Santé publique France ne publie plus de chiffres consolidés hebdomadaires mais des bilans rétrospectifs via le CépiDc avec 6 à 12 mois de décalage.
Cette évolution répond à une logique épidémiologique : avec l’endémisation du virus et la protection vaccinale, le suivi exhaustif quotidien n’apporte plus la même valeur ajoutée qu’en phase aiguë. L’objectif est désormais passé de la surveillance de crise à la surveillance ciblée des formes graves, des variants préoccupants et de l’échappement vaccinal chez les populations à risque.
Comment suivre l’impact aujourd’hui : les nouveaux indicateurs
Depuis juillet 2023, deux sources principales permettent d’estimer l’impact résiduel du Covid-19 : les certificats de décès transmis à l’Inserm-CépiDc (données 2024 disponibles fin 2025) et les données de mortalité toutes causes de l’INSEE qui permettent de calculer la surmortalité en temps quasi-réel.
Le Covid-19 est redevenu une cause de décès “ordinaire” dans les statistiques françaises. Plus troisième cause nationale comme en 2020, il demeure néanmoins présent avec un impact saisonnier hivernal similaire aux autres virus respiratoires. Cette normalisation se reflète aussi dans l’évolution du dépistage : notre guide sur combien coute un test détaille le passage de la gratuité universelle au paiement par le patient, marqueur de cette transition épidémiologique.
Questions fréquentes
Quelle est la différence entre décès du Covid et décès avec le Covid ?
Un décès ‘du’ Covid signifie que le virus est la cause initiale de la mort selon le codage CépiDc. Un décès ‘avec’ le Covid signifie que le virus est présent mais la personne est décédée principalement d’une autre cause (cancer, maladie cardiaque). Santé publique France comptabilise les deux (167 664), tandis que l’Inserm ne retient que la cause initiale (~69 000 en 2020).
Combien de morts du Covid en France depuis le début de l’épidémie ?
Le chiffre officiel consolidé est de 167 664 décès jusqu’au 30 juin 2023, date d’arrêt de la surveillance exhaustive. Ce total inclut les décès à l’hôpital, en EHPAD, et ceux mentionnant le Covid sur le certificat de décès. Au-delà de cette date, les données sont consolidées avec délai par l’Inserm.
Quel est le nombre de morts du Covid en EHPAD en France ?
Les EHPAD ont concentré environ 30 à 40% des décès Covid, notamment lors de la première vague. Précisément, sur les 116 000 décès recensés par l’INSEE jusqu’en septembre 2021, environ 40 000 sont survenus en établissements d’hébergement pour personnes âgées dépendantes (EHPAD et EMS).
Quelle a été la vague la plus mortelle du Covid en France ?
La première vague (mars-mai 2020) a été la plus meurtrière en termes de létalité avec près de 30 000 morts, faute de traitements et de tests. Cependant, la quatrième vague (fin 2021-début 2022, variant Omicron) a totalisé le plus grand nombre de décès absolus en raison de la contagiosité massive, bien que la vaccination ait réduit la gravité.
Comment est comptabilisé un décès Covid en France ?
Un décès est comptabilisé via trois canaux : le dispositif SI-VIC pour les hospitalisations (jusqu’en juin 2023), SurvESMS pour les EHPAD, et les certificats de décès transmis au CépiDc (Inserm). Depuis juin 2023, seuls les certificats de décès alimentent les statistiques avec un délai de plusieurs mois.
Quel est le nombre de morts du Covid par âge en France ?
La mortalité était extrêmement inégale : 50% des victimes avaient 85 ans ou plus, et 75% plus de 75 ans. Chez les 20-29 ans, le risque était quasi nul (moins de 0,001%), tandis qu’il dépassait 15% chez les plus de 85 ans non vaccinés. Les hommes présentaient un risque double de celui des femmes à âge égal.
💡 Le conseil de Martin : Si vous devez citer un chiffre officiel dans un contexte professionnel ou journalistique, utilisez les 167 664 décès jusqu’au 30 juin 2023 en précisant cette date butoir. Pour les données plus récentes, attendez les publications CépiDc 2024 prévues fin 2025, ou utilisez les indicateurs de surmortalité INSEE pour estimer l’impact résiduel. Cette rigueur dans les sources évitera les confusions fréquentes entre les différents décomptes qui circulent encore aujourd’hui.
